Март
Терапевтические стратегии в острейшем периоде ишемического инсульта
0-6 час — реперфузия (тромболизис, антикоагулянты).
О час — 3-7 сутки — первичная нейропротекция (Glu/Ca 2+-антагонисты).
• 6 час — 10 сутки — вторичная нейропротекция (ингибиторы провоспалитель-ных цитокинов и молекул адгезии; антиоксиданты; ингибиторы NOS/COX-2; трофические факторы; нейропептиды).
• 6 час — выздоровление — усиление репаративных процессов (трофические факторы, ростовые протеины, производные ГАМК).
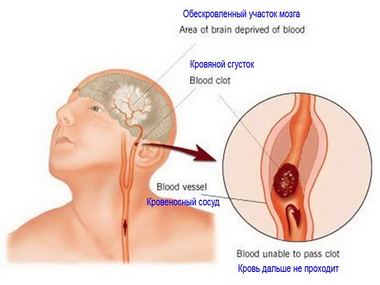
При тромботическом или эмболическом поражении артерий среднего и крупного калибра направлением выбора является тромболизис. Рядом исследований доказана эффективность рекомбинантного тканевого активатора плазминогена (rt-PA) при его введении в первые 3 ч после развития инсульта, особенно в первые 90 мин, в дозе 0,9 мг/кг. В результате его применения достигается реканализация пораженного сосуда, одновременно отмечено снижение летальности. Повышение дозы тканевого активатора плазминогена до 1,1 мг/кг и введение его в более поздние сроки Увеличивают риск вторичных геморрагических осложнений. Другой фибринолити-ческий препарат — анкрод, созданный на основе яда малайской гадюки, также Улучшал клинический исход инсульта при его введении в течение первых 3 ч после Развития заболевания, но в меньшей степени, чем rt-PA, введенный в пределах 3 ч, и проурокиназа, примененная в пределах 6 ч. Установлено, что тромболизис не показан при микроциркуляторных и гемодинамических инсультах.
Предпочтительно назначение прямого антикоагулянта — гепарина в течение первых 2-5 дней заболевания в суточной дозе до 10-15 тыс. ЕД под кожу живота (в 4-6 введений) или через инфузомат внутривенно. Обязателен лабораторный контроль за действием гепарина: время кровотечения должно удлиняться в 1,5-2 раза* активированное частичное тромбопластиновое время (АЧТВ) не должно увеличиваться более чем в 2 раза. За 1-2 дня до окончания курса лечения гепарином целесообразно постепенное снижение его дозы под «прикрытием» антикоагулянтов непрямого действия, прием которых продолжается в последующие 3-4 нед. В связи с частым недостатком антитромбина-3 у больных с нарастающим тромбозом основной или внутренней сонной артерии рекомендуется одновременно с гепариноц вводить плазму крови (100 мл 1-2 раза в день).
Выделяют первичную нейропротекцию, направленную на прерывание быстрых реакций глутамат-кальциевого каскада, свободнорадикальных механизмов. Этот вид нейропротекции должен быть начат с первых минут ишемии и продолжаться на протяжении первых 3 дней инсульта, особенно активно в первые 12 ч.
Вторичная нейропротекция направлена на уменьшение выраженности отдаленных последствий ишемии: на блокаду провоспалительных цитокинов, молекул клеточной адгезии, торможение прооксидантных ферментов, усиление трофического обеспечения, прерывание апоптоза. Она может быть начата спустя 3-6 ч после развития инсульта и должна продолжаться по меньшей мере 7 дней.
Начиная с первых дней заболевания, после формирования морфологических инфарктных изменений в веществе мозга, все большее значение приобретает репа-ративная терапия, направленная на улучшение пластичности здоровой ткани, окружающей инфаркт, активацию образования полисинаптических связей, увеличение плотности рецепторов. Вторичные нейропротекторы, обладающие трофическими и модуляторными свойствами, а также ноотропы (производные ГАМК) усиливают регенераторно-репаративные процессы, способствуя восстановлению нарушенных функций.
Важно отметить, что терапия острого ишемического инсульта включает и компоненты его вторичной профилактики. Особенно актуальной вторичная профилактика становится со 2-й недели заболевания, когда значительно нарастает риск повторных сосудистых эпизодов. К числу наиболее значимых профилактических мероприятий относятся контроль АД, глюкозы и липидов крови, а также применение истинных антиагрегантов: аспирина, дипиридамола, клопидогреля, тиклопидина [Гусев Е.И., Скворцова В.И., 2001].