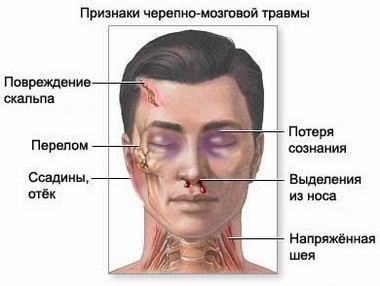
Май
Рекомендации по диагностике, лечению и прогнозу проникающей ЧМТ
А.А.Потапов, Л.Б.Лихтерман и др. (2000) в фундаментальном руководстве по проблеме черепно-мозговой травмы приводят следующие рекомендации по диагностике, лечению и прогнозу проникающей ЧМТ.
1. Диагностика. Рекомендовано всем пациентам с проникающей ЧМТ проводить КТ в стандартных аксиальных проекциях в костном и мягкотканном режимах. У пациентов с повреждением базальных структур или в области верхней части свода черепа целесообразно выполнять КТ в коронарной проекции. Обычная краниография может быть полезна в определении траектории ранящего снаряда, наличия больших инородных тел и воздуха в полости черепа.
Ангиография рекомендуется в тех ситуациях, когда предполагается повреждение магистральных сосудов. Риск-факторами являются: прохождение раневого канала вблизи сильвиевой щели, супраклиновидной части сонной артерии, кавернозного синуса или крупных венозных коллекторов. Магнитно-резонансная томография не рекомендуется для рутинного применения в остром периоде огнестрельных ранений черепа и головного мозга, но обычно может иметь существенное значение в оценке повреждений, вызванных деревянными или другими амагнитными предметами. Значение других методов диагностики (интраоперационной сонографии, навигационных систем, позитронно-эмиссионной томографии и однофотонной эмиссионной томографии) при проникающей ЧМТ еще недостаточно изучено.
2. Мониторинг ВЧД. Ранний мониторинг внутричерепного давления рекомендуется в тех ситуациях, когда трудно точно осуществить оценку неврологического статуса, а показания для удаления внутричерепного объема не очень ясны или данные нейровизуализации (например КТ) свидетельствуют о повышенном внутричерепном давлении. Поскольку отсутствуют данные о подходах к лечению внутричерепной гипертензии при проникающей ЧМТ, целесообразно руководствоваться рекомендациями, сформулированными для непроникающей ЧМТ.
3. Хирургическое лечение. Небольшие входные пулевые раны, при отсутствии нежизнеспособных мягких тканей и значительной внутричерепной патологии, рекомендуется подвергать обычной обработке и ушиванию. При более значительных ранах с наличием нежизнеспособных тканей скальпа, кости или ТМО рекомендуется выполнять первичную хирургическую обработку с последующим тщательным Ушиванием или пластикой оболочки для достижения герметичности. У пациентов/ с многооскольчатыми переломами черепа рекомендуется осуществлять хирургическую обработку, используя краниотомию или краниоэктомию.
При наличии значительного масс-эффекта рекомендуется удалять внутричереп-Hbie гематомы, некротизированное вещество мозга и легкодоступные костные Фрагменты. При отсутствии значительного масс-эффекта хирургическая обработка мозговой раны не показана, поскольку исходы при такой тактике не хуже, чем у пострадавших, которым применялась более агрессивная хирургическая тактика. Рутинное хирургическое удаление инородных тел, локализующихся на отдалении от входного отверстия, а также повторные операции с целью удаления костных фрагментов или частей ранящих снарядов не рекомендуются.
При краниобазальных ранениях с вовлечением воздухоносных синусов их хирургическая обработка должна сочетаться с герметичным закрытием дефектов ТМО.
Время хирургического вмешательства, а также метод герметизации твердой мозговой оболочки диктуется конкретными клиническими ситуациями.
Следует отметить, что термин «значительный» применительно к масс-эффекту до конца четко не определен. Вместе с тем это понятие может предполагать, например, смещение срединных структур свыше 5 мм или компрессию базальных цистерн вследствие отека или гематомы.
4. Сосудистые осложнения. КТ-ангиографию или обычную ангиографию следует использовать для диагностики травматических аневризм или артериовенозных фистул у пострадавших с проникающими ранениями в краниоорбитальной или пте-риональной областях, особенно при наличии внутримозговых гематом. При травматических артериальных аневризмах и артериовенозных фистулах могут быть использованы как прямые, так и эндоваскулярные методы лечения.
5. Ликворея. Известно, что в половине случаев огнестрельных ранений ликворея может наблюдаться как в области раневого канала, так и на отдалении вследствие переломов черепа и повреждений ТМО в результате гидродинамического удара. Ликворея значительно повышает, риск интракраниальной инфекции и летального исхода. Эти обстоятельства свидетельствуют о необходимости хирургического закрытия ликворных фистул, если ликворея не прекращается самостоятельно или под влиянием консервативных методов. Во время первичной хирургической обработки черепно-мозговых ран необходимо приложить все усилия для герметичного закрытия ТМО и предупреждения ликвореи.
6. Антибиотикопрофилактика. Факторами риска интракраниальной инфекции при проникающих ранениях являются: ликворея, краниобазальное ранение с повреждением воздухоносных синусов, а также трансвентрикулярный характер ранения. О роли интракраниальных костных фрагментов в развитии инфекций имеются противоречивые сведения. При наличии интракраниальных костных фрагментов более значимым фактором риска возникновения инфекции является наличие ликвореи. При проникающей ЧМТ рекомендуется использовать с профилактической целью антибиотики широкого спектра действия, однако остается неясным, каковы должны быть длительность и оптимальный режим их применения в зависимости от характера и условий ранения.
7. Профилактика эпилепсии. Известно, что эпилепсия развивается у 30-50% пострадавших с проникающими ранениями черепа и головного мозга. У 4-10% из них она может возникнуть в течение первой недели после ранения (ранняя эпилепсия). Поздняя эпилепсия у 80% развивается в течение первых двух лет после ранения, а у остальных 20% — в последующие годы. Для профилактики ранней эпилепсии в течение первой недели после ранения рекомендуется назначать такие противосу-дорожные препараты, как фенитоин, карбамазепин, вальпроаты или фенобарбитал. Профилактическое назначение антиконвульсантов в более поздние сроки не рекомендовано, поскольку их эффективность не доказана.
8. Вопросы прогноза. Проведенный анализ прогностического значения таких показателей, как возраст, причина и характер ранения, калибр оружия, нарушений гемодинамики и дыхания, гипотонии, свертываемости, коагулопатии, неврологических признаков, КТ данных, позволил сделать следующие заключения.
При проникающих ранениях увеличение возраста коррелирует с увеличением летальности. Ранения вследствие суицидальных попыток характеризуются наиболее высокой летальностью по сравнению с другими причинами.
Исходы при сквозных черепно-мозговых ранениях хуже, чем при слепых или касательных ранениях мозга. В опубликованных данных недостаточно сведений о зависимости исходов от калибра оружия и кинетической энергии пули. Нарушения дыхания, артериальная гипотония и коагулопатия при огнестрельных ранениях сопровождаются более высокой летальностью. При огнестрельных ранениях мирного времени значительный процент пострадавших поступает в глубокой коме (от 3 до 5 баллов по ШКГ). В серии исследований огнестрельных ранений военного времени подавляющее большинство пациентов поступает с меньшей степенью угнетения сознания. Вместе с тем и в тех, и в других сериях показано, что степень угнетения сознания, оцененная по ШКГ, является надежным прогностическим показателем исхода и летальности. Такие неврологические признаки, как анизокория или фиксированные и расширенные зрачки, коррелируют с летальностью. Единичные исследования внутричерепного давления при проникающей травме показали, что внутричерепная гипертензия является неблагоприятным прогностическим признаком.
9. Прогностическое значение данных КТ. Данные КТ о характере раневого канала имеют ценное прогностическое значение. Более высокая летальность наблюдается при ранении обоих больших полушарий, повреждении двух и более долей в пределах одного полушария и трансвентрикулярном ранении. Установлено, что сдавле-ние околостволовых цистерн при тяжелых проникающих ранениях коррелирует с более высокой летальностью. Вместе с тем такой зависимости для смещения срединных структур не установлено. Наличие больших очагов ушиба, внутрижелудоч-ковых и субарахноидальных кровоизлияний коррелирует с более высокой летальностью. Для выяснения прогностического значения других показателей необходима их стандартизированная оценка.
Разработка рекомендаций по лечению проникающих ранений черепа и головного мозга, основанных на более надежных доказательствах, требует исследований большего масштаба и более высокого класса. Однако при этом виде патологии организация проспективных, рандомизированных исследований, особенно с использованием двойного слепого метода, не всегда возможна или некорректна с этической точки зрения (Потапов А.А. и др., 2000).
К лабораторным признакам неблагоприятного исхода у больных с ЧМТ относят: увеличение уровня молочной кислоты в ликворе более 5 ммоль/л (норма — до 2 ммоль/л);
снижение рС>2 в ликворе до 30-40 мм рт. ст и ниже;
соотношение активности ЛДГ в крови и ликворе: ЛДГ кр./ ЛДГ ликв. менее 1,0; • осмолярность плазмы и ликвора более 360 мосм/л (Корячкин В.А. и др., 2001). Астраков СВ. и соавт. (1999) установили, что наибольшую прогностическую Ценность и сильную корреляционную связь с осложнениями и исходом при тяжелой черепно-мозговой травме имеет нейтрофильно-лимфоцитарный индекс (НЛИ). Его вычисляют делением суммы нейтрофилов на число лимфоцитов [Угрюмое В.В., 1974]. При НЛИ меньше 10 осложнений не возникало, и исход ТЧМТ был благоприятным. При НЛИ больше 15 у большинства больных регистрировали пневмонию и начальные клинические признаки ирритации срединных структур мозга. Своевременное лечение этих осложнений позволяло спасти жизнь большинству больных и достичь хорошего исхода. При НЛИ больше 20 посттравматический период характеризовался наличием двусторонней пневмонии, пролежней, развивающейся почечной недостаточности. Благоприятный исход был сомнительным, несмотря на интенсивную терапию. При НЛИ больше 24 наступал летальный исход на фоне диэнцефально-катаболического синдрома, тяжелых инфекционных осложнений и полиорганной несостоятельности. Снижение НЛИ менее 1,5 свидетельствовало об истощении симпато-адреналовой системы. Летальный исход в этиха случаях наступал на фоне сердечно-сосудистой недостаточности. Прогностическое значение имело наименьшее или наибольшее изменение значения НЛИ, учитываемое в первые трое суток после ТЧМТ (для исключения влияния экстрацеребральных факторов). В этот период уровень НЛИ отражал степень повреждения головного мозга, прежде всего его срединных структур. Изменения НЛИ регистрировались за 1-2 суток до клинических проявлений осложнений.