Март
Анализ путей распространения инфекции в нижние дыхательные пути у нейрохирургинеских больных
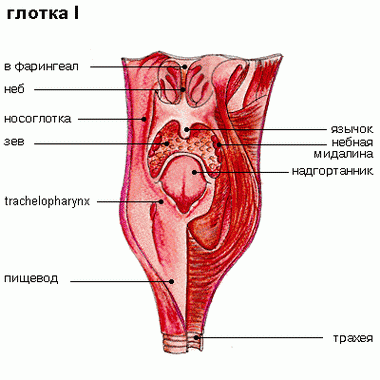
Анализ путей распространения инфекции в нижние дыхательные пути у нейрохирургинеских больных показал, что у 76% были выявлены бульбарные и псевдобульбарные расстройства.
Авторы обнаружили прямую зависимость между длительностью угнетения сознания и степенью имеющихся нарушений глотания (развитие бульбарных или псевдобульбарных расстройств): у большинства больных с тяжелой ЧМТ на фоне нарушений сознания, пролонгированной интубации с длительной ИВЛ и интракраниальных повреждений создаются благоприятные условия для ми-кроаспираций глоточного содержимого. Так, у больных с уровнем сознания ниже 8 баллов по шкале ком Глазго и продолжительностью ИВЛ более 7 дней бульбарные нарушения были отмечены в 90% случаев.
С целью выяснения возможности микроаспирации у интубированных и трахео-стомированных больных на ИВЛ при герметичности дыхательного контура раздутой манжетой трубки авторы провели исследование, когда в ротовую полость такого больного вводили 50 мл раствора метиленового синего. Контрольное исследование с помощью фибробронхоскопа, проведенное через 5-10 мин ниже места стояния трубки, у 7 больных выявило следы раствора метиленового синего на слизистой трахеи и бронхов. Таким образом, делают вывод авторы, герметизация дыхательного контура раздутием манжеты не является абсолютно надежной для предупреждения микроаспираций у больных на ИВЛ. В этих условиях средством профилактики были тщательная обработка полости рото- и носоглотки с использованием антимикробных средств, а также ранняя гастростомия у больных со стойкими (более 10 дней) нарушениями сознания и глотания.
Авторы рекомендуют использовать у больных, ранее не получавших антибиотики, «ингибиторзащищенные» пенициллины и цефалоспорины II и III поколений. У больных с предшествующей антибактериальной терапией антисинегнойными це-фалоспоринами (в том числе в комбинации с аминогликозидами или ципрофлокса-цином), наряду с карбапенемами (меропенем) наиболее целесообразным является назначение в виде монотерапии цефалоспоринов IV поколения (цефепим), антиси-негнойная активность которого сопоставима с таковой у цефтазидима. При поздней нозокомиальной пневмонии требуется комбинированное лечение — аминогликози-ды или ципрофлоксацин в сочетании с меропенемом [Шатворян Б.Р. и др., 2000].
Современное лечение заболеваний дыхательных путей предполагает широкое использование аэрозольной терапии, что связано с возможностью быстрой доставки препаратов в дыхательные пути, высокой местной активностью ингаляционных средств, неинвазивностью и уменьшением системных побочных эффектов [Чуча-линА.Г., 1999].
Группа риска по возникновению пневмонии в послеоперационном периоде B.C. Скуряхиным и др. (2003) определена следующим образом:
1. Больные, перенесшие продолжительный по времени наркоз, с управляемым дыханием.
2. Хирургические вмешательства на органах грудной клетки и верхнего этажа брюшной полости.
3. Сопутствующие заболевания бронхолегочной системы.
4. Ожирение.
5. Деформирующие заболевания костно-мышечной системы.
6. Курение.
7. Профессиональные вредности, влияющие на легкие.
8. Длительное лечение иммуносупрессорами.
9. Неврологическая патология, энцефалопатии различного генеза, дементные расстройства.
У пациентов реанимационных отделений ингаляционная терапия проводится через встроенные в контур дыхательного аппарата небулайзеры. Терапия, проводимая с помощью небулайзеров, позволяет осуществить быстрое и высокоэффективное местное фармакологическое воздействие, а также проводить профилактическое воздействие на дыхательные пути у больных с хроническими воспалительными заболеваниями бронхов и легких в предоперационном периоде, а также эффективно проводить лечение возможных бронхолегочных осложнений [Семиголов-ский Н.Ю., 1994; Скуряхин B.C. и др., 2003].
Небулайзерная терапия действует на основные звенья патогенеза пневмонии: бронхообструкция, бронхообтурация, бактериальная инвазия, иммуносупрессия.
Для лечения пневмонии предложены следующие схемы: 1) бронхолитик — бероду^ ал — 1-2 мл на 1-2 мл физиологического раствора; 2) муколитики — лазолван — 2 мл и флуимуцил — 2 мл; 3) антибактериальная терапия проюдится рационально с учетом чувствительности высеваемых микробов к антибактериальным средствам; 4) иммуномодуляторы — тактивин — 200 мкг, ИРС-19 — три стандартных дозы.
Критерий эффективности проводимой терапии и адекватности подобранных доз препарата определялась по изменению оксигенации (возрастания дыхательног го коэффициента), изменению биомеханики дыхания (возрастания податливости легких и снижения сопротивляемости бронхиального дерева), а также изменению рентгенологической картины легких. Эффективность иммуномодулирующей терапии оценивалась по показателям иммунограммы и развернутого анализа крови.